содержание:
Медицинское видео: TGWTG Episode 6: Compilation
Мы знаем, что многие женщины используют противозачаточные средства для предотвращения нежелательной беременности, часто по социальным, карьерным или экономическим причинам. Другими словами, если это не подходящее время. Но есть и веские причины для здоровья, стоящие за важным решением для женщины избежать или отсрочить беременность.
Цитируется из Научно-исследовательский институт женского здоровьяАссоциация специалистов по репродуктивному здоровью определила ряд состояний, связанных с повышенным риском неблагоприятного состояния здоровья в результате беременности. Это не означает, что все женщины с этим заболеванием не должны забеременеть, но они должны серьезно обсудить это со своим акушером / акушеркой, прежде чем планировать беременность, а в некоторых случаях, возможно, придется вообще их избегать.
Различные причины, по которым врачи рекомендуют женщинам отсрочить беременность
1. рак молочной железы
Рак молочной железы во время беременности является довольно редким явлением, а это примерно 1 из 3000 беременных женщин. Сам рак редко влияет на прямой рост ребенка. Но рак во время беременности может быть трудным как для матери, так и для команды медиков. Беременность может усложнить поиск, диагностику и лечение рака молочной железы.
Сама беременность не ухудшает прогноз для женщин, диагностированных во время беременности, по сравнению с небеременной контрольной группой, имеющей те же критерии возраста и стадии (при условии соблюдения стандартных руководств по лечению рака молочной железы). Однако, поскольку распространенность рака молочной железы, связанного с беременностью, более распространена в более молодых возрастных группах населения, которые могут иметь признаки, которые несут более высокий риск, такие как метастазирование опухолей высокой степени и опухоли с отрицательным рецептором эстрогена, поэтому группа молодых женщин имеет больший прогноз низкий.
Прекращение беременности облегчает лечение рака, но в предыдущих исследованиях, посвященных изучению беременных женщин, сообщалось, что не было установлено, что акт прерывания беременности гарантирует увеличение общей выживаемости женщин или исходов рака.
2. Ишемическая болезнь сердца и сердечный клапан
Хроническая болезнь сердца может увеличить риск развития матерей и плодов. Лечение этого заболевания также может потребоваться изменить во время беременности. Насколько заболевание сердечного клапана увеличивает риск для здоровья при беременности, зависит от типа заболевания (регургитация аортального клапана, стеноз аортального клапана, регургитация митрального клапана или стеноз митрального клапана) и степени тяжести стадии.
Если у вас легкая или умеренная форма болезни клапанов сердца, и если ваше сердце нормально качает кровь, вы можете иметь возможность нормальной беременности с тщательным медицинским наблюдением. Если у вас более тяжелая стадия заболевания, у вас более высокий риск осложнений беременности. Ваш врач может порекомендовать вам рассмотреть операцию до того, как вы забеременеете. Это может включать процедуры расширения клапанов или операции по ремонту или замене клапанов.
Рекомендуется, чтобы пациенты со структурным заболеванием сердца, перенесшие хирургическое или катетерное восстановление, не считались «правильными», поскольку некоторые остаточные заболевания почти всегда являются постоянными и невозможно предсказать реакцию на физиологию беременности. Если возможно, женщины с диагнозом поражения сердца должны получить предварительное консультирование, которое включает в себя рекомендации по контрацепции, расчетам риска для матери и плода во время беременности и обсуждению возможных долгосрочных осложнений и смертности после беременности.
Следующие условия, как правило, считаются противопоказанными для беременности: любая тяжелая этиологическая легочная гипертензия, все еще тяжелые обструктивные поражения сердца, сердечная недостаточность III-IV класса, фракция выброса левого желудочка (LVEF) <40%, предшествующая перипартальная кардиомиопатия (PPCM), расширенная аорта от 40- 45 мм и более и нестабильный или тяжелый цианоз.
3. Диабет инсулиновая зависимость
У некоторых женщин диабет еще до наступления беременности. Это называется прегестационный диабет - в отличие от диабета, который вы связываете с беременностью, он же гестационный диабет. Беременность может изменить способ, которым организм женщины использует глюкозу. Это может усугубить диабет или вызвать гестационный диабет.
Во время беременности плацента служит проводником, который обеспечивает плод питательными веществами и кислородом для роста и развития. Плацента также производит гормоны. В конце беременности гормон эстроген, кортизол и лактоген в производстве плаценты человека могут блокировать инсулин. Когда инсулин блокируется, это называется резистентностью к инсулину. Глюкоза не может попасть в клетки организма. Наконец, глюкоза остается в крови и повышает уровень сахара в крови. Большинство осложнений возникает у женщин, которые уже имеют диабет до того, как забеременеть. Возможные осложнения включают в себя:
- выкидыш
- Требуются более частые инъекции инсулина
- Очень низкий уровень глюкозы в крови, который может быть опасным для жизни, если его не лечить
- Кетоацидоз высокого уровня глюкозы в крови, который может быть опасным для жизни, если его не лечить
Женщины с гестационным диабетом с большей вероятностью усугубляют долговременные проблемы с диабетом, такие как проблемы со зрением, болезни сердца и почек, и / или развивают диабет 2 типа в более позднем возрасте. Кроме того, они чаще страдают гестационным диабетом, сопровождающим последующую беременность.
Возможные осложнения для детей, в том числе мертворождение, врожденные дефекты (проблемы с сердцем и кровеносными сосудами, мозг и позвоночник, мочевая система и почки, а также пищеварительная система), макросомия (у детей, родившихся намного больше нормы, из-за потребления слишком большого количества сахара материнская кровь), родовые травмы (могут возникнуть из-за слишком большого размера тела ребенка и трудностей при родах), гипогликемия (низкое кровяное давление), проблемы с дыханием или другие проблемы со здоровьем.
4. Рак эндометрия или яичников
Если у вас рак яичников, вам следует избегать беременности (если это возможно) до тех пор, пока вы не пройдете успешное лечение. Не только влияние рака на здоровье ребенка (рак не заразен), но и сложность вариантов лечения для матерей.
Многие методы лечения рака, которые влияют на фертильность. Этот эффект может быть временным или постоянным.
Проблемы с фертильностью от рака или лечения рака возникают двумя основными способами:
- Повреждение органов, участвующих в размножении, таких как яичники, маточные трубы, матка и шейка матки; или
- Повреждение органов, участвующих в выработке гормонов, таких как яичник
Яичники очень важны. Это орган, который хранит женские яйца. Повреждение яичника может привести к уменьшению резервов яичника. Запас яичника - это общее количество незрелых яйцеклеток в обоих яичниках. Здоровая потеря яйца вызывает бесплодие и раннюю менопаузу. Поскольку яйцо не может вырасти снова, этот урон не исчезнет.
5. Эпилепсия
Эпилепсия имеет разный эффект для каждой женщины. Их гормональные циклы и менструация, беременность, менопауза - эпилепсия затрагивает все стадии жизни. Их лечение эпилепсии может зависеть от их гормонального или эпилептического состояния, а лечение может влиять на их гормоны.
Хотя большинство женщин с эпилепсией могут и могут забеременеть, у них может быть определенный риск, которого нет у неэпилептических женщин. Этот риск может повлиять на их здоровье и здоровье их ребенка, например:
- От 15 до 30 процентов женщин могут испытывать увеличение частоты приступов, чаще всего в первом или третьем триместре. В качестве потенциальных триггеров для судорог был предложен ряд факторов, включая гормональные изменения, задержку воды и соли, стресс и снижение уровня противоэпилептических препаратов в крови.
- Женщины с эпилепсией имеют более высокий уровень некоторых состояний, которые могут вызвать бесплодие. Одним из них является синдром поликистозных яичников (СПКЯ).
- Травма от падений или ожогов, повышенный риск преждевременных родов, невынашивание беременности и снижение частоты сердечных сокращений плода.
- Младенцам может не хватать кислорода во время судорог матери, что может повредить ребенку и увеличить риск выкидыша или мертворождения.
Тем не менее, планирование беременности не является невозможным, если вы продолжаете работать с врачом, чтобы помочь контролировать эти факторы риска.
6. Гипертония и ожирение
Наличие высокого кровяного давления (гипертонии) напрямую не влияет на способность женщины забеременеть. Сама гипертония не влияет на количество яйцеклеток, их способность к овуляции и состояние яиц и эмбрионов. Хотя в научной литературе имеются некоторые данные о том, что высокое кровяное давление может влиять на слизистую оболочку матки, что может помешать здоровой имплантации этого эмбриона, большинство из них все еще находятся в теории.
Однако диагноз высокого кровяного давления и ожирения по-прежнему считается важным для женщин, которые хотят попытаться забеременеть по ряду причин. Большинство женщин репродуктивного возраста, страдающих гипертонией, также имеют одно или несколько сопутствующих состояний, которые негативно влияют на фертильность. Общие примеры включают ожирение, курение и возраст старше 40 лет. Каждое из этих состояний тесно связано с повышенным риском гипертонии и снижением фертильности. Синдром поликистозных яичников, или СПКЯ, является еще одним состоянием, которое часто связано с ожирением и бесплодием, а также с высоким кровяным давлением.
Высокое кровяное давление может нанести вред почкам матери и других органов, а также может вызвать риск низкого веса при рождении и преждевременных родов. В наиболее серьезных случаях у женщин с артериальной гипертензией риск развития преэклампсии (опасного состояния, характеризующегося повышенным кровяным давлением и высоким содержанием белка в моче), на 25 процентов выше, что сопровождается рядом других серьезных осложнений, которые могут угрожать жизни матери и плода, включая выкидыши, мертворождения, врожденные дефекты (дефекты нервной трубки) и макросомию (у детей, родившихся намного больше, чем обычно из-за потребления слишком большого количества сахара в крови матери)
Использование лекарств от высокого кровяного давления, в частности ингибиторов АПФ (ангиотензин-превращающий фермент), также является запретным для матерей, планирующих беременность, поскольку это может быть опасно для вас и вашего будущего ребенка.
7. ВИЧ / СПИД
Передача ВИЧ от матери ребенку во время беременности, родов, труда или кормления грудью называется перинатальной передачей. Перинатальная передача ВИЧ является наиболее распространенным способом заражения детей ВИЧ.
Однако тот факт, что у вас ВИЧ, не означает, что ваш ребенок унаследует ВИЧ. В настоящее время риск передачи ВИЧ вашему ребенку составляет менее 2 процентов, и вы по-прежнему можете иметь здоровую беременность при условии соблюдения следующих требований:
- Проведите эффективную и рутинную терапию и используйте правильные лекарства от ВИЧ в нужное время.
- Иметь неопределяемую вирусную нагрузку
- Детальное и продуманное планирование труда и предотвращения грудного вскармливания
- Не курите и не злоупотребляйте наркотиками, алкоголем и запрещенными веществами
- Адекватные суточные потребности в витамине А (без дефицита)
- Не классифицируется как недоедание
- Не имеет инфекций, в том числе венерических
- Не имеет других факторов риска, связанных с родами и рождением ребенка
8. Туберкулез (ТБ)
Туберкулез или туберкулез - это бактериальная инфекция, которая чаще всего поражает легкие. Тем не менее, это также может повлиять на другие части вашего тела, такие как кости, почки, матка, кости, нервная система и мозг.
Известно, что туберкулез половых путей является причиной бесплодия у женщин. Туберкулезный сальпингит, представляющий собой инфекцию яйцевода бактериями ТБ, вызывает воспаление и дальнейшую закупорку канала, из которого выходит яйцеклетка, давая понять, что, если маточная трубка заблокирована, беременность не может наступить.
Если женщина болеет туберкулезом и планирует забеременеть, официальный диагноз часто откладывается. Это вызвано большинством симптомов туберкулеза, имитирующих классические симптомы беременности. Нездоровое состояние, усталость, потеря аппетита, часто пренебрегают как диагностика симптомов туберкулеза у беременных женщин. Поэтому трудно диагностировать туберкулез, если вы беременны. В некоторых случаях туберкулез не диагностируется даже после беременности.
Если у вас туберкулез во время невыявленной и пролеченной беременности, существует ряд повышенных рисков, таких как выкидыш, недоношенные дети или низкий вес при рождении. Очень редко ваш ребенок может родиться с туберкулезом. Ваш ребенок может заразиться от вас туберкулезом при рождении, только если у вас активная форма туберкулеза в легких и вы не начали лечение.
9. Волчанка
Менее 50% беременностей у женщин с волчанкой имеют осложнения, но все беременности волчанки считаются высоким риском. Волчанка может осложнить беременность с повышенным риском выкидыша, преждевременных родов и преэклампсии, а также проблем с сердцем у детей. Повреждение почек или печени, вызванное волчанкой, также увеличивает вероятность осложнений во время беременности. Беременность имеет тенденцию усиливать стресс на поврежденных органах. Но сама волчанка не уменьшает вероятность беременности женщины.
По-прежнему важно отметить, что существуют определенные факторы, которые могут повысить риск рецидива волчанки и осложнений со здоровьем во время беременности, если вы:
- Имеет историю гипертонии, или все еще активен
- Имеет историю болезни почек
- Имели преэклампсию раньше
- Имеет историю низких уровней тромбоцитов
- Есть история тромбов
- Имеют в анамнезе антифосфолипидные антитела или все еще активны
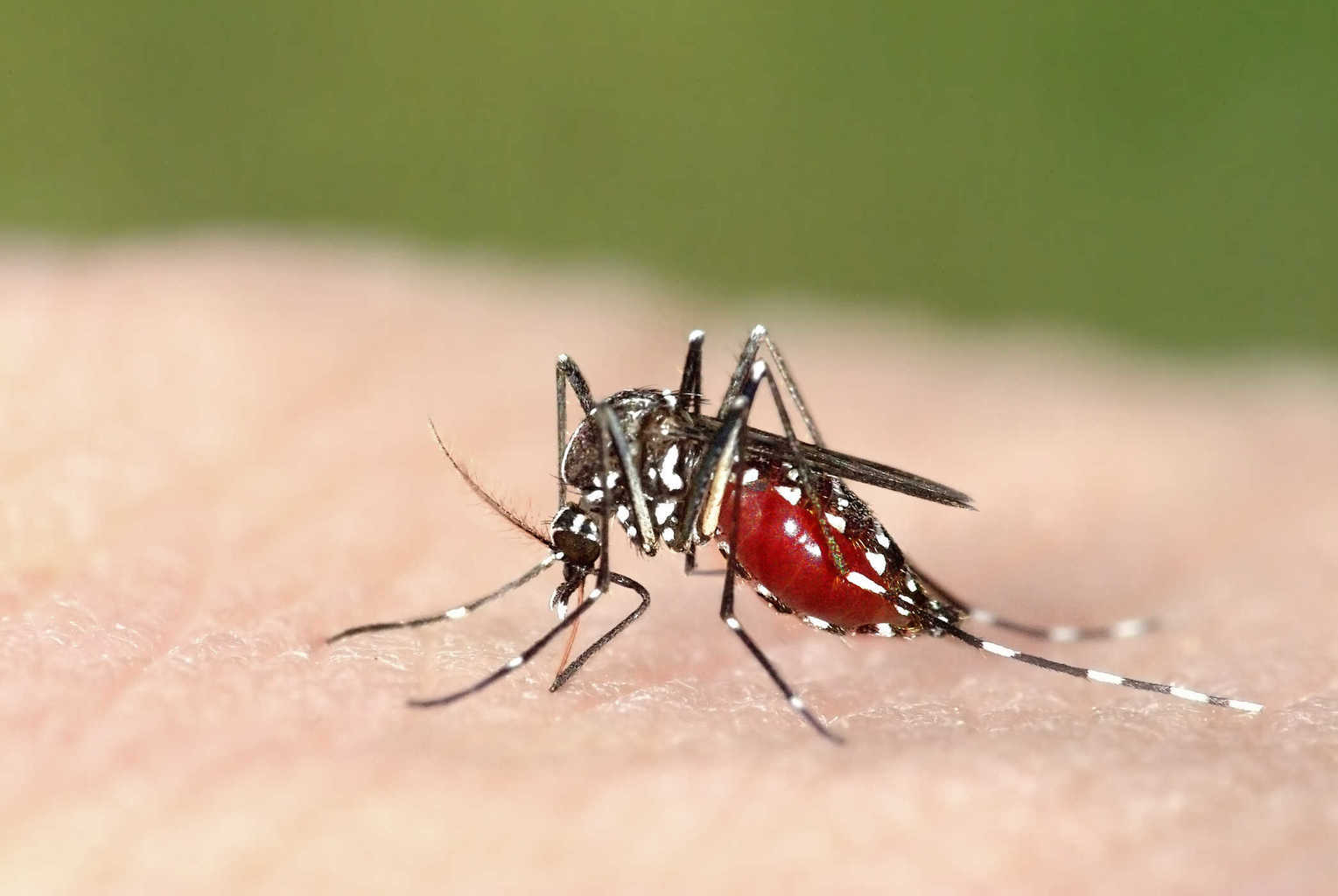
10. Зика
Согласно официальному заявлению Всемирной организации здравоохранения (ВОЗ), людям, живущим в районах, где наблюдается вспышка вируса Зика, следует отложить беременность, чтобы избежать рождения ребенка с врожденными дефектами.
Вирус Зика, переносимый комарами, был связан с размером аномально маленьких головок младенца и повреждением головного мозга, называемым микроцефалией. В редких случаях инфекция вызывает паралич и фатальные осложнения у взрослых.
В новых руководящих принципах ВОЗ в основном признается, что в отсутствие доступных вакцин и ликвидации комаров, не способных остановить распространение инфекций, отсрочка беременности может быть лучшим способом для женщин, живущих в уязвимых районах, избегать детей с серьезными повреждениями головного мозга.
ВОЗ рекомендует подождать не менее шести месяцев, чтобы попытаться забеременеть после того, как вы или ваш партнер возвращаетесь из района, где Zika является эндемическим заболеванием, или, по меньшей мере, через 8 недель после появления симптомов, если вы живете в уязвимом районе Zika. (Если вы живете в районе, где происходит Зика, нет никакого способа убедиться, что вы не заразитесь во время беременности. Вы должны поговорить с врачом и обдумать риски, прежде чем пытаться забеременеть.)
ЧИТАЙТЕ ТАКЖЕ:
- Будьте осторожны, это риск незапланированной беременности
- Различные потенциальные осложнения при беременности близнецов
- Когда я могу начать проверять беременность с помощью тест-пакета?